ワクチン接種によってわたしたちはさまざまな病気から守られています。
一方で世界に目を向けてみると、未だにワクチン接種が受けられないことでたくさんの幼い命が失われているという現実があります。
この記事ではワクチン接種の意義と国内外におけるワクチン接種状況、日本でのワクチン接種のあゆみをご紹介します。
ワクチン接種の目的
私たち人間は自然界に存在している細菌やウィルスに感染することで病気になり、重症化したり合併症を引き起こすことで死に至ることもあります。
このような感染症の基本的な対策として、ワクチン接種が進められています。
ワクチン接種は人体の免疫の仕組みを利用した感染症に対して抵抗力を高める予防方法です。
ワクチンとは病気を引き起こす細菌やウィルスの毒素や病原性を弱めたり、なくしたりしたもので、ワクチンを接種することで体の中に免疫の記憶を作ります。
以下図1のように、ワクチンによってつくられた免疫があることで感染を予防したり、発症したとしても重症化を防ぐことができます。
感染症を予防するために、現在の医療において安全で確実性の高い方法がワクチン接種です。
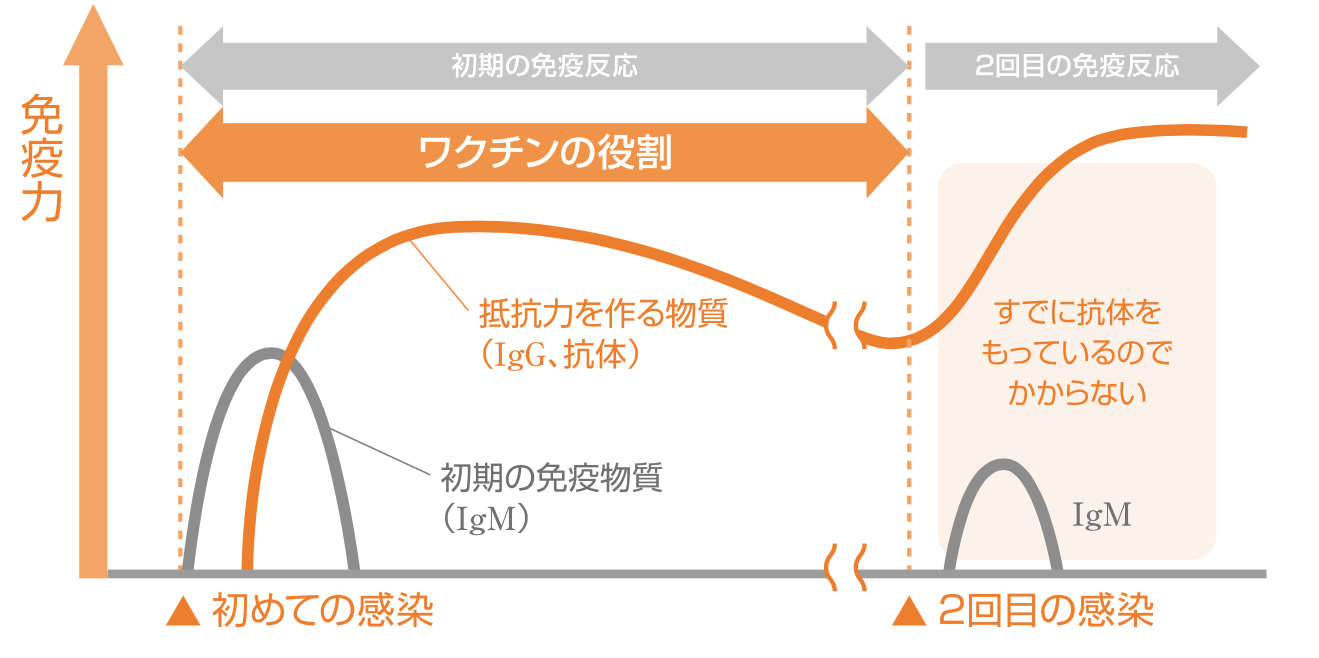
図1 病気に自然にかかった場合の免疫反応とワクチンの役割
*出典1:日本小児科学会「予防接種の意義」(2018)
https://www.jpeds.or.jp/uploads/files/VIS_01yobouseseshu-igi.pdf
表1は現在日本で接種可能なワクチンの種類です。

表1 日本で接種可能なワクチンの種類
*出典2:国立感染症研究所HP 「日本で接種可能なワクチンの種類」(2020)
https://www.niid.go.jp/niid/ja/vaccine-j/249-vaccine/589-atpcs003.html
表1の定期接種とは無料で接種可能なワクチンのことです。
定期接種のワクチンは乳幼児などの感染症のリスクが高い時期や、重症化しやすい年齢に応じて定められた期間に接種することを推奨しています。
一方で任意接種とはワクチン自体の効果や安全性は国で認められてはいるものの、予防接種法で規定されていない種類のワクチンです。
そのため接種をするための費用は個人負担となり、個人の意志に基づく任意の接種になります。
予防接種制度は度々見直しが行われており、任意接種のワクチンも将来的に定期接種となる可能性があります。
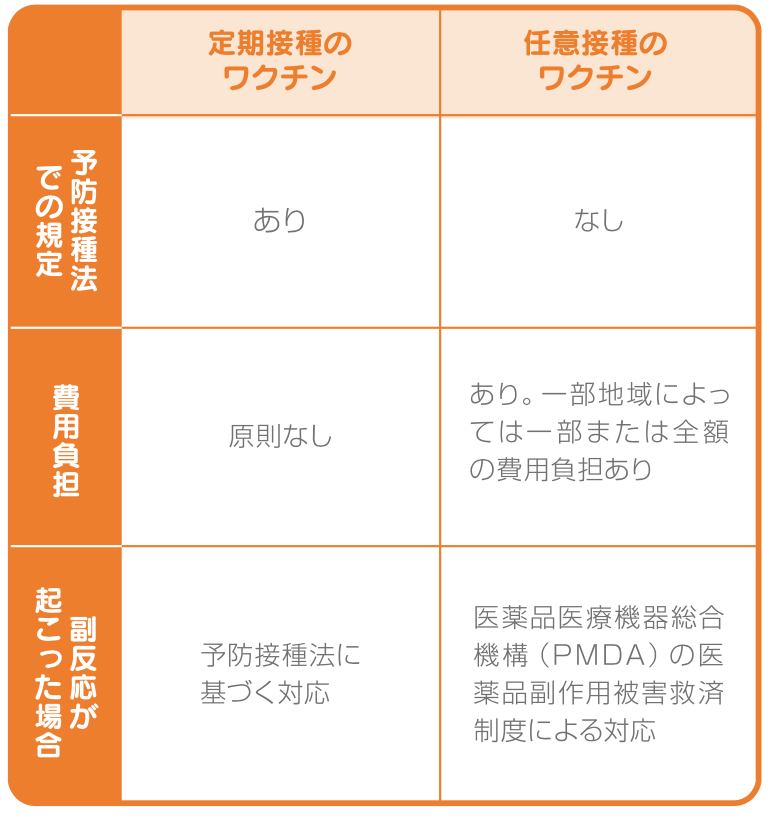
表2 定期接種と任意接種のワクチンの違い
*出典3:日本小児科学会「定期接種と任意接種のワクチン」(2018)
http://www.jpeds.or.jp/uploads/files/VIS_02teikisesshu.ninisesshu.pdf
このようなワクチン接種によって予防できる病気のことをVPD(Vaccine Preventable Diseases)といいます。世界共通の認識としてVPDの感染対策の基本はワクチン接種です。
例えば日本の定期接種ワクチンの一つである麻しん(はしか)は、手洗いやマスクでは予防が難しい感染力の強い感染症です。
日本国内では2007年から2008年にかけて10代などの若い世代を中心に麻しんの流行が社会問題になりました。
これらの世代は麻しんの自然感染が減った時期に幼少期を過ごし、さらにワクチン接種を受けていた人が少なかっため抗体を保有していなかったことが原因です。
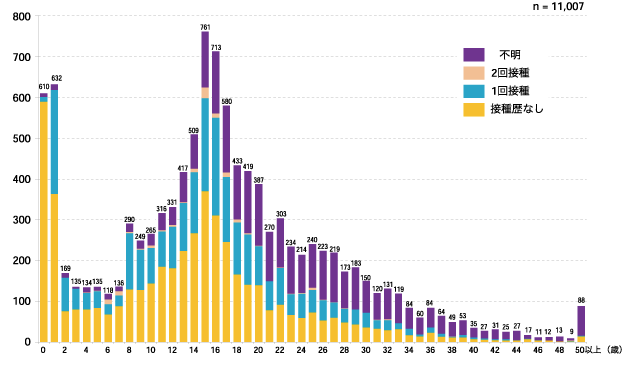
図2 麻しん累積報告数のワクチン接種歴別年齢分布(2008年)
*出典4:国立感染症研究所感染症情報センター「麻しん 2008年」
http://idsc.nih.go.jp/disease/measles/idwr0904/chumoku06.gif
その後、定期接種が1回だった世代を対象にワクチン接種の機会を設けることで、国内での麻しんの発症を抑えることに成功しています。
2015年、日本は麻しん排除の達成をWHO(世界保健機構)西太平洋地域事務局に認定されています。
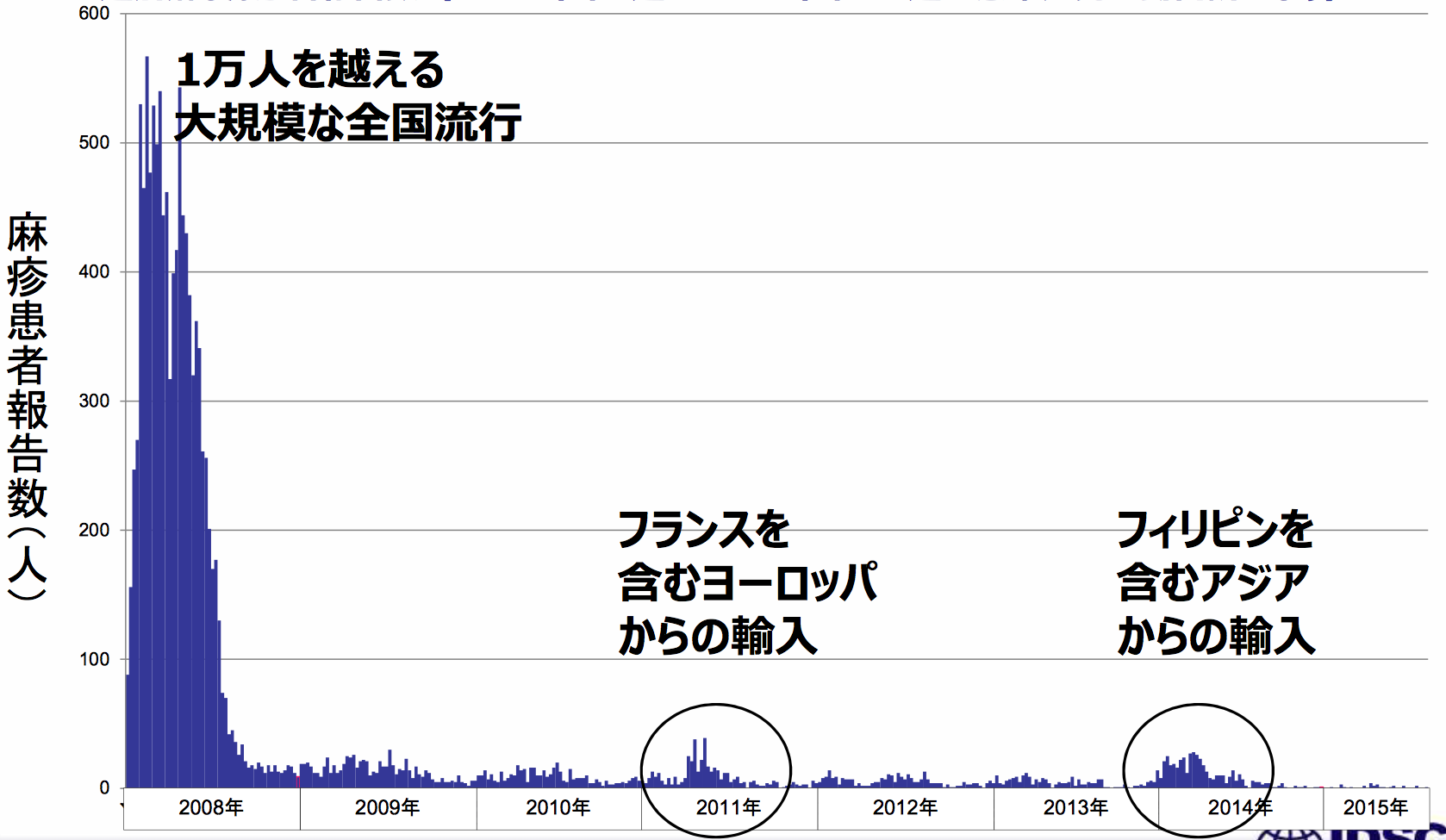
図3 週別麻しん患者報告数(2016年)
*出典5:厚生労働省「麻しん風しん対策推進会議資料」(2016)p8
https://www.mhlw.go.jp/file/05-Shingikai-10901000-Kenkoukyoku-Soumuka/0000124217.pdf
図4は2018年の各国の麻しん報告数です。地図上の色の濃淡が薄い方が麻しんの報告数が少ない国です。
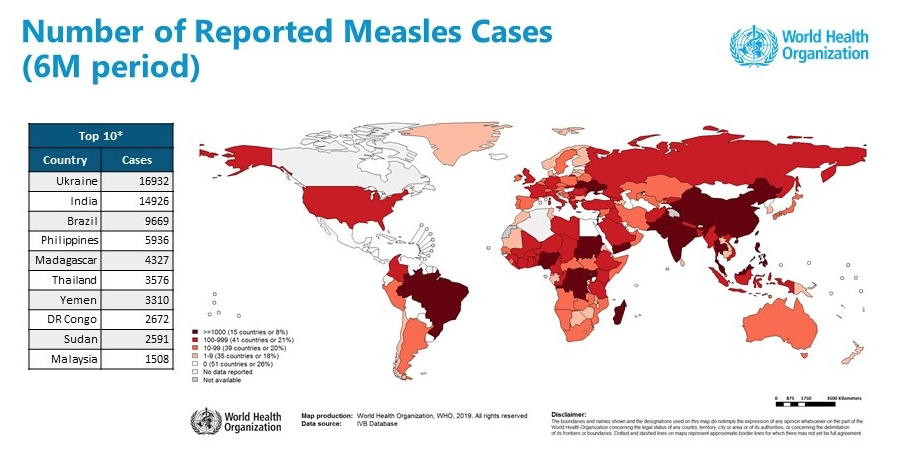
図4 各国の麻しん報告数(2018年6月〜2018年11月)
*出典6:厚生労働省HP 麻疹について
https://www.mhlw.go.jp/seisakunitsuite/bunya/kenkou_iryou/kenkou/kekkaku-kansenshou/measles/index.html
麻しんは、定期接種を2回実施している先進国を中心に排除が進んでいます。
一方で、茶色で示されているウクライナ、インド、ブラジルなどは2回接種を導入しておらず依然として麻しんの報告数が多くなっています。
日本では排除が認定されている麻しんですが、今後海外から持ち込まれる可能性はあります。
国内での再流行を防ぐためには、多くの人がワクチンを接種して抗体をもつことが重要なのです。
ワクチン接種の目的は自分自身を病気から守ることだけではありません。
自身が感染しないことで他の人に病気を感染させてしまうことを防ぎ、感染拡大を防止するという目的があります。
社会の中で多くの人がワクチン接種をすることで、ワクチンによって免疫が獲得できない人や抵抗力の低い乳幼児や高齢者を病気から守ることができます。
このようにワクチン接種には「個人防衛」と「社会防衛」という二つの意義があります。
ワクチン接種に関する国際比較
幼児死亡率とワクチン接種の関連性
ワクチン接種の普及によってさまざまな感染症が排除され、発症が抑えられています。
しかし世界に目を向けるとワクチン接種が普及しておらず乳幼児死亡率が高い国は発展途上国を中心に未だにたくさん存在しています。
図5は2018年の国ごとの5歳未満の乳幼児の死亡率です。
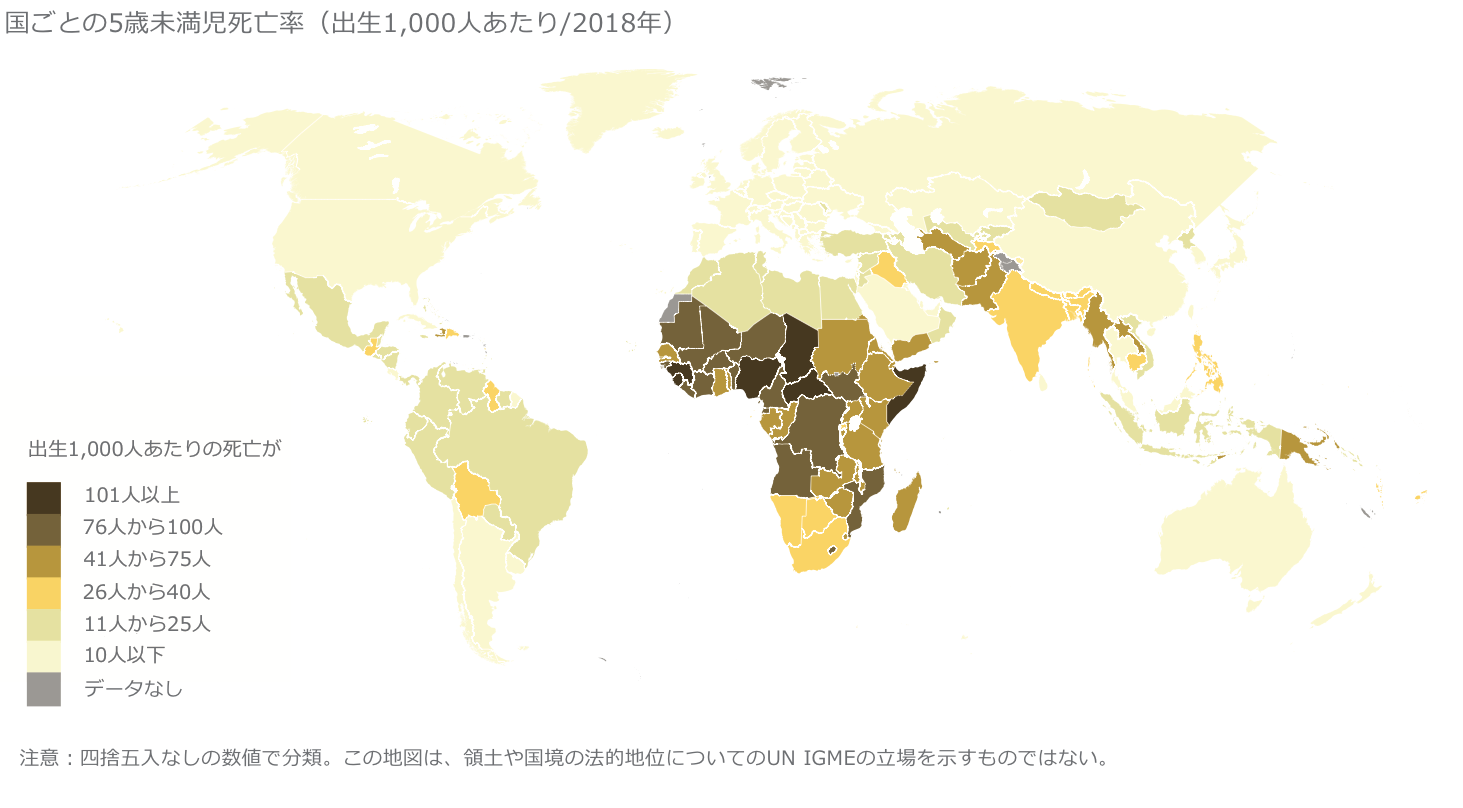
図5 国ごとの5歳未満児死亡率(2018年)
*出典7:ユニセフHP 「子どもの死亡に関するデータ」(2018)https://www.unicef.or.jp/about_unicef/about_act/pdf/ChildMortarityReport2019_infograph.pdf
この地図を見るとサハラ以南アフリカ地域と南アジア地域の子どもたちは、5歳未満で死亡する確率が高いことがわかります。
そして図6は5歳未満児の死亡原因別の割合です。
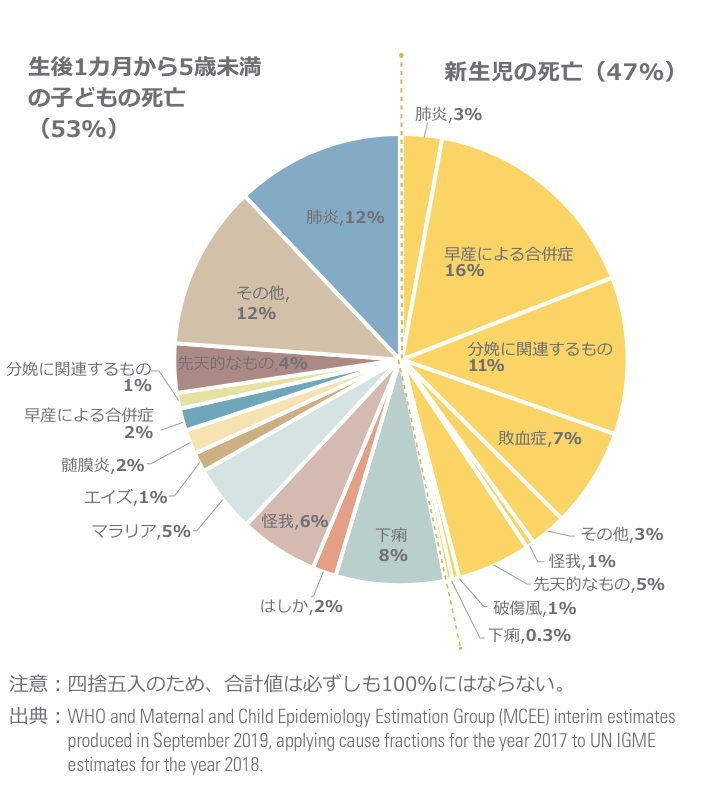
図6 5歳未満児の死亡原因(2018年)
*出典7:ユニセフHP 「子どもの死亡に関するデータ」(2018)
https://www.unicef.or.jp/about_unicef/about_act/pdf/ChildMortarityReport2019_infograph.pdf
図6によると死亡原因は分娩や早産による合併症の割合が多いのですが、破傷風やはしかをはじめワクチン接種で防げる感染症やその合併症によって命を落としている子どもも多くいることがわかります。現在世界では、年間150万人の子どもたちがワクチンで防ぐことのできる病気で命を落としています。
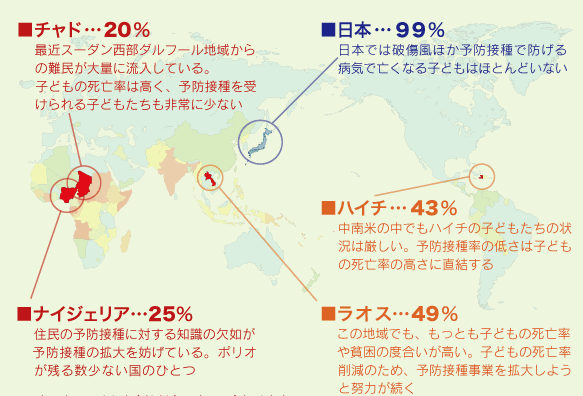
図7 ワクチン接種率の低い国と日本の比較
*出典8:ユニセフHP 「ユニセユ予防接種事業特設サイト」(2007)
https://www.unicef.or.jp/special/0701/
図7は乳児三種混合ワクチン(破傷風、ジフテリア、百日咳)の完全接種率を表した世界地図です。国によってワクチン接種率には大きな違いがあります。ワクチン接種率が低い国では子どもの死亡率が高く、ワクチン接種に対する知識と実施拡大の努力が必要です。
途上国でワクチン接種が普及しない原因とは
途上国でワクチン接種が普及しない原因として、貧困によるワクチン調達の資金不足の他に、医療施設や生活インフラの不足などがあります。
途上国にただワクチンを供給するだけでは、確実な接種にはつながりません。
ワクチンの搬送には冷凍冷蔵設備が必要であるため、道路や電気のない地域で予防接種を行うには、以下図8のような輸送システムの構築や設備投資が必要です。
さらに設備だけでなく、ワクチン接種の技術と知識を持つ保健員やボランティアなどの人材育成もワクチン接種率の向上には不可欠です。
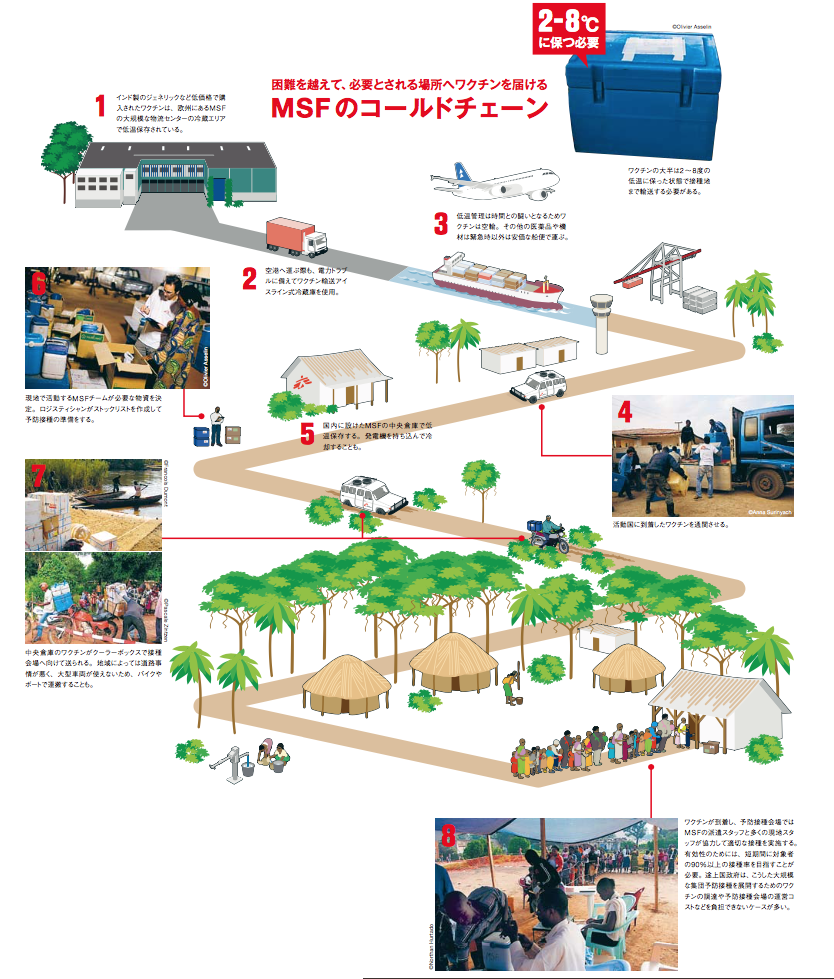
図8 MSFのコールドチェーン
*出典15:国境なき医師団「ワクチンはなぜ子どもたちに届かないのか」(2013)
https://www.msf.or.jp/library/publication/pdf/frontline/frontline_20130721.pdf
乳幼児に推奨されているワクチンは種類も多いうえに、複数回の接種が必要です。
生活インフラが整っていない地域では、遠い道のりを何度もワクチン接種に連れて行くのはとても困難です。
そのため接種会場の拡大だけでなく、ワクチン接種を子どもに受けさせるための強い動機付けとなる感染症に対する知識の啓発も重要です。
日本のワクチン接種のあゆみとワクチンギャップ
日本のワクチン接種の歩み
日本では1948年、社会全体の感染症の被害拡大防止を目的とした予防接種法が制定されました。
当初はワクチン接種を国民の義務とし、罰則も規定されました。
この予防接種法の制定によって、感染症の罹患数と死亡者数は大幅に減少しました。
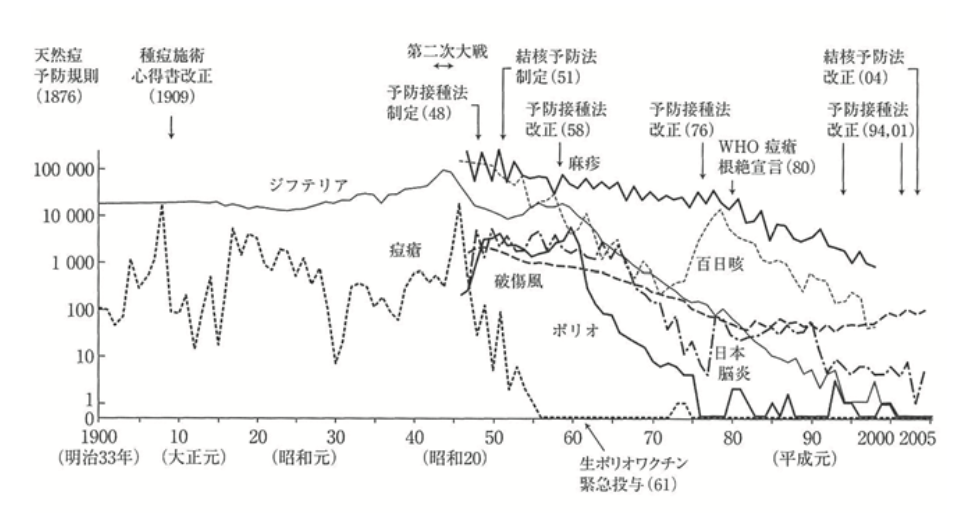
図9 予防接種の歴史と患者数の推移
出典12:PHRMA(米国研究製薬工業協会) 「ワクチン接種の変遷」p14
http://www.phrma-jp.org/wordpress/wp-content/uploads/old/library/the_value_of_vaccine/the_value_of_vaccine04.pdf
しかし1960年代後半以降は、ワクチン接種の効果よりもその健康被害が注目されるようになりました。
そしてワクチン接種による健康被害に関する集団訴訟などが相次いで起こり、国の敗訴が続きました。
この流れを受けて1976年に予防接種法改正により義務接種の罰則は廃止され、ワクチン接種による健康被害の救済制度が創立されました。

表4 予防接種をめぐる国の主な政策と社会状況
*出典9:福岡市医師会「特集:我が国の予防接種行政を考える」(2014)
https://www.city.fukuoka.med.or.jp/jouhousitsu/report199.pdf
戦後流行し1万人以上の死亡者を出した百日咳は、ワクチンの導入により死亡者を大幅に減らすことができました。
しかし表4にもあるように1975年のジフテリアとの混合ワクチン接種による死亡事例が社会問題となりました。
それを受けて1975年の2月から4月にかけてワクチン接種が一時中止されましたが、再開後も接種率は上がらず患者数死者数共に増加するという事態に陥りました。
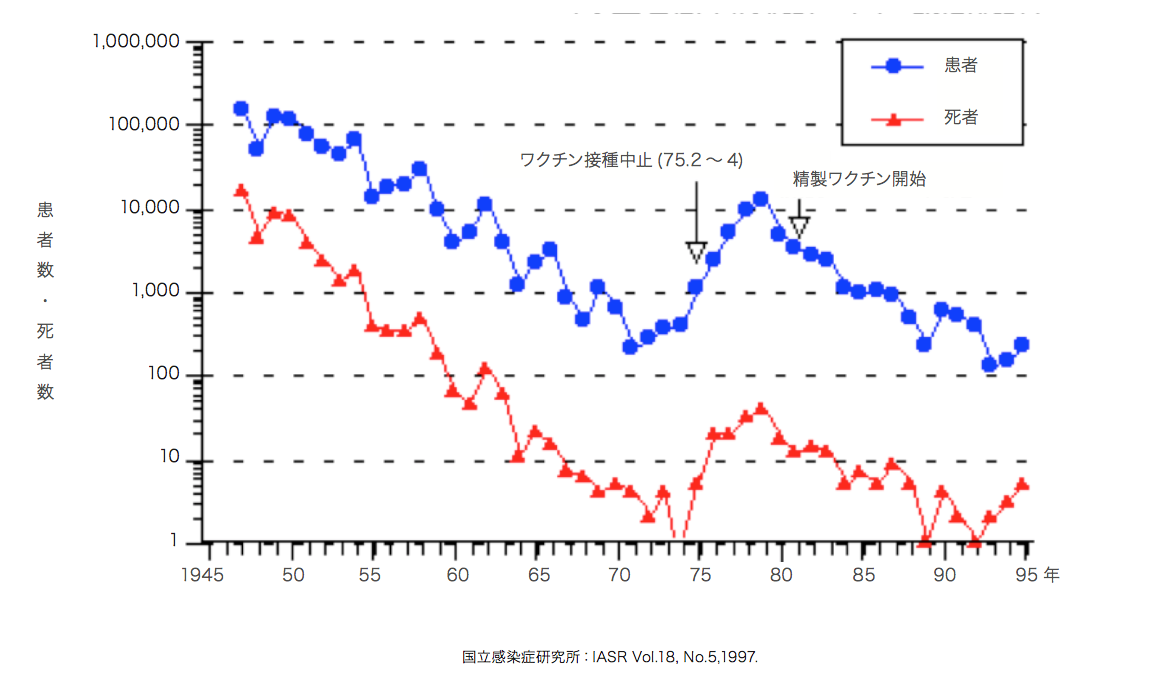
図10 百日咳届出患者数および死者数の推移(1947年〜1995年)(厚生省伝染病統計・人口動態統計)
出典12:PHRMA(米国研究製薬工業協会) 「ワクチン接種の変遷」p16
http://www.phrma-jp.org/wordpress/wp-content/uploads/old/library/the_value_of_vaccine/the_value_of_vaccine04.pdf
健康被害などの社会情勢を受けて日本でのワクチン接種は集団接種から個別接種、義務から努力義務に変化しました。
その結果、個人での接種へと転換したことから、ワクチン接種への理解不足や家庭の経済状況などによって接種率が低下します。
そして2007年の麻しん、2013年の風しんの流行の原因となった特定のワクチン接種率が低い世代が生まれました。
ワクチンの副反応や健康被害がクローズアップされたことで新規ワクチンや混合ワクチンの導入も遅れをとり、日本のワクチンギャップを引き起こしました。
ワクチンの副反応とは、ワクチンを接種することで免疫ができる以外の反応が出ることです。
副反応は軽ければ発熱や患部の腫れなどで、重症の場合は脳炎などを発症します。
重大な健康被害に関しては診断した医師の報告が予防接種法で定められており、収集されたデータは厚生科学審議会で議論され公表されています。
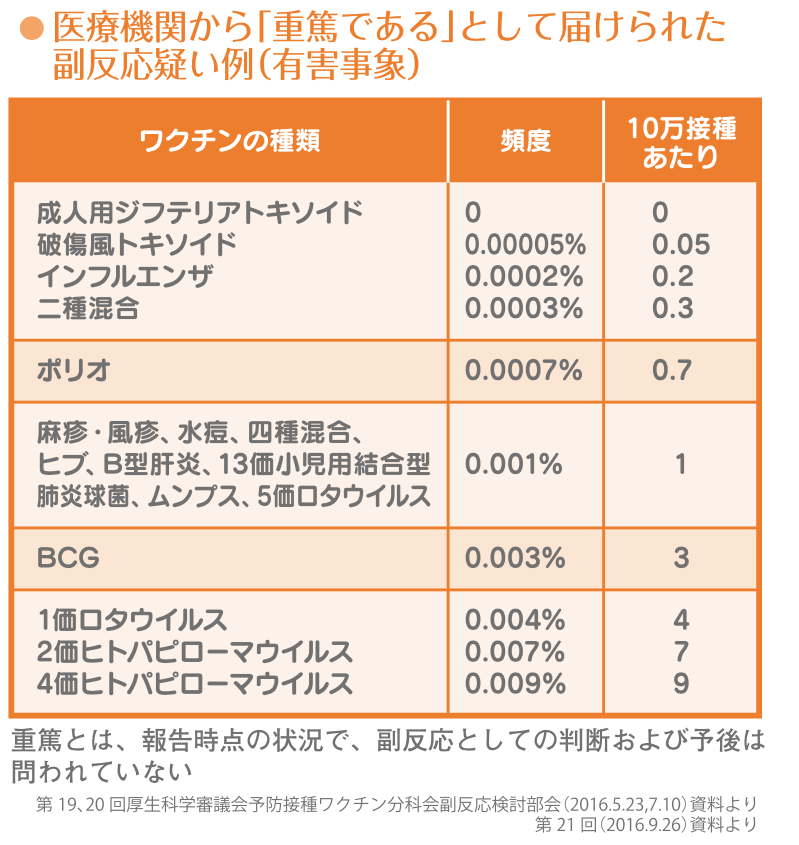
表5 医療機関から「重篤である」と届けられた副反応疑い例(有害事象)
*出典13:日本小児科学会「予防接種の副反応と有害事象」(2018)
http://www.jpeds.or.jp/uploads/files/VIS_04hukuhannou.yuugaijisyou.pdf
表5を見るとわかる通り、重篤な健康被害が発生する例は確率的に見て低い数字です。
一方でワクチンは医療行為であることから副反応が起こる確率がゼロではないことを受ける側も正しく認識する必要があります。
これらの副反応や重篤な有害事象に関する情報を収集することで、より安全性の高い予防接種が検討されています。(図11)
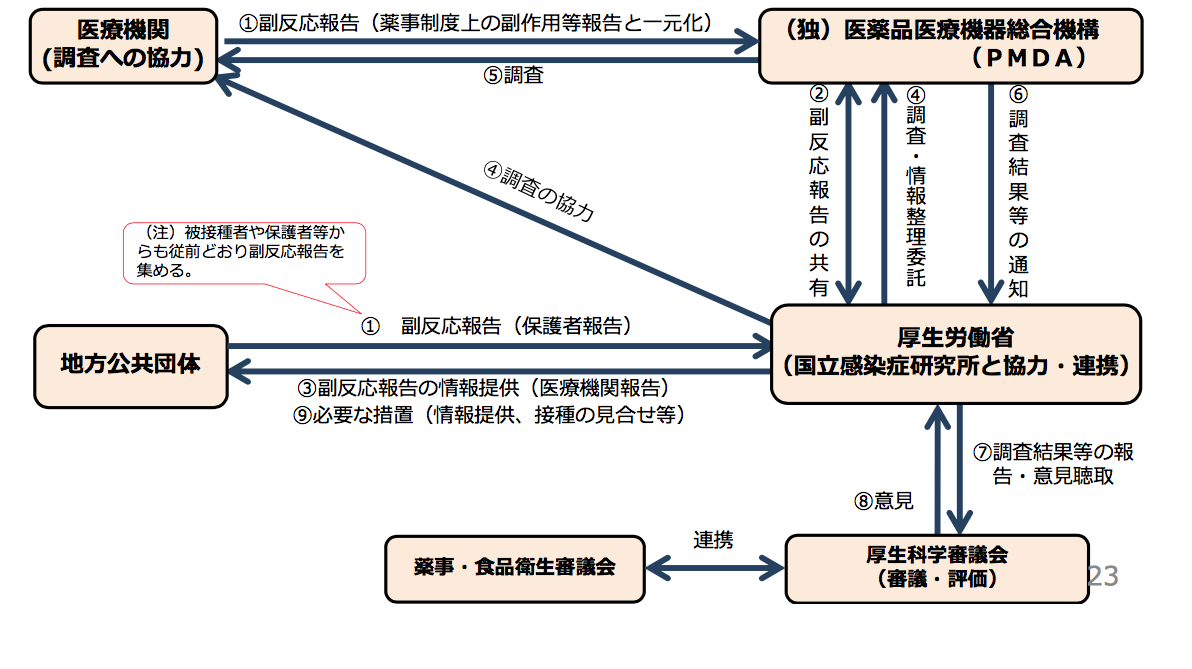
図11 副反応報告制度
*出典11:厚生労働省 「予防接種基礎講座」p12
https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000129188.pdf
現代社会は国際化が進み国を越えた人や物の行き来が増えたことで、排除した感染症の海外からの再流入や新しいウィルスが世界規模で流行するリスクが高まっています。
今後新たなウィルスに対する新しいワクチンが導入されることも考えられるので、ワクチン接種に関する効果や正しい知識を広める普及啓発も重要です。
日本のワクチンギャップ
ワクチン接種率の高い日本においても他の先進国と比較してワクチン導入が遅れている「ワクチンギャップ」問題があります。
表6はワクチン導入時期の日米比較です。
日本は米国と比較してワクチンの導入時期に大幅な遅れをとっていることがわかります。
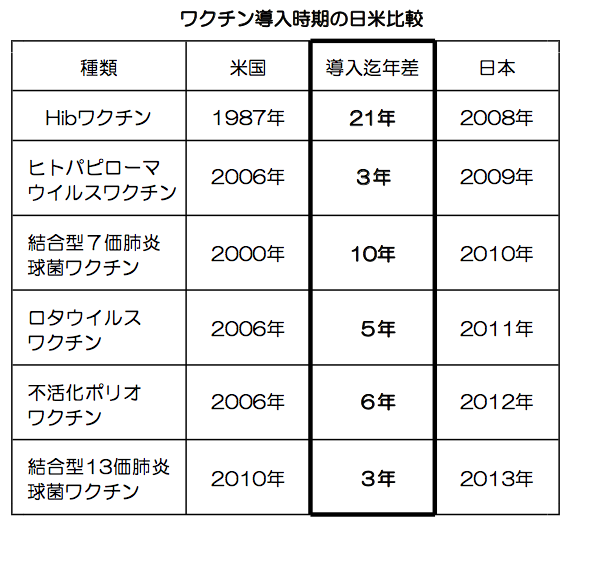
表6 ワクチン導入時期の日米比較
*出典9:福岡市医師会「特集:我が国の予防接種行政を考える」(2014)
https://www.city.fukuoka.med.or.jp/jouhousitsu/report199.pdf
麻しんの流行などによってVPDの認識が広まった2008年以降は、日本でも新しい複数のワクチン導入が進み世界とのワクチンギャップが埋まりつつあります。
図12をみるとわかるとおり、米国から21年遅れをとって2008年に導入されたHib(ヒブ)ワクチンによって、ヒブによる髄膜炎の発症は見られなくなりました。
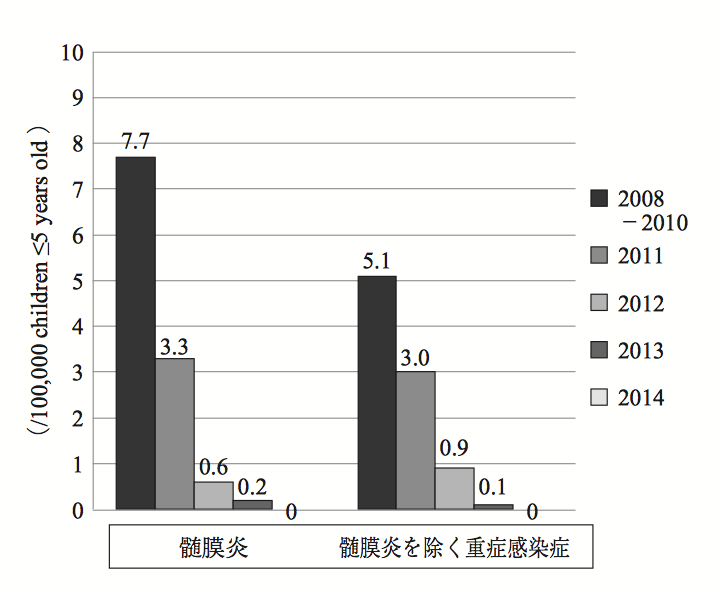
図12 ヒブワクチン導入後の侵襲性ヒブ感染症の減少
*出典10:国立社会保障・人口問題研究所「海外社会保障研究 特集:予防接種の国際比較」(2015)p13
http://www.ipss.go.jp/syoushika/bunken/data/pdf/kai192.pdf
次の表7はWHO推奨予防接種と世界の予防接種実施状況の比較です。先にふれたように日本は2008年以降複数のワクチンの定期接種化が進んだことで、いくつかのワクチンについては他の先進国とのワクチンギャップが解消されました。
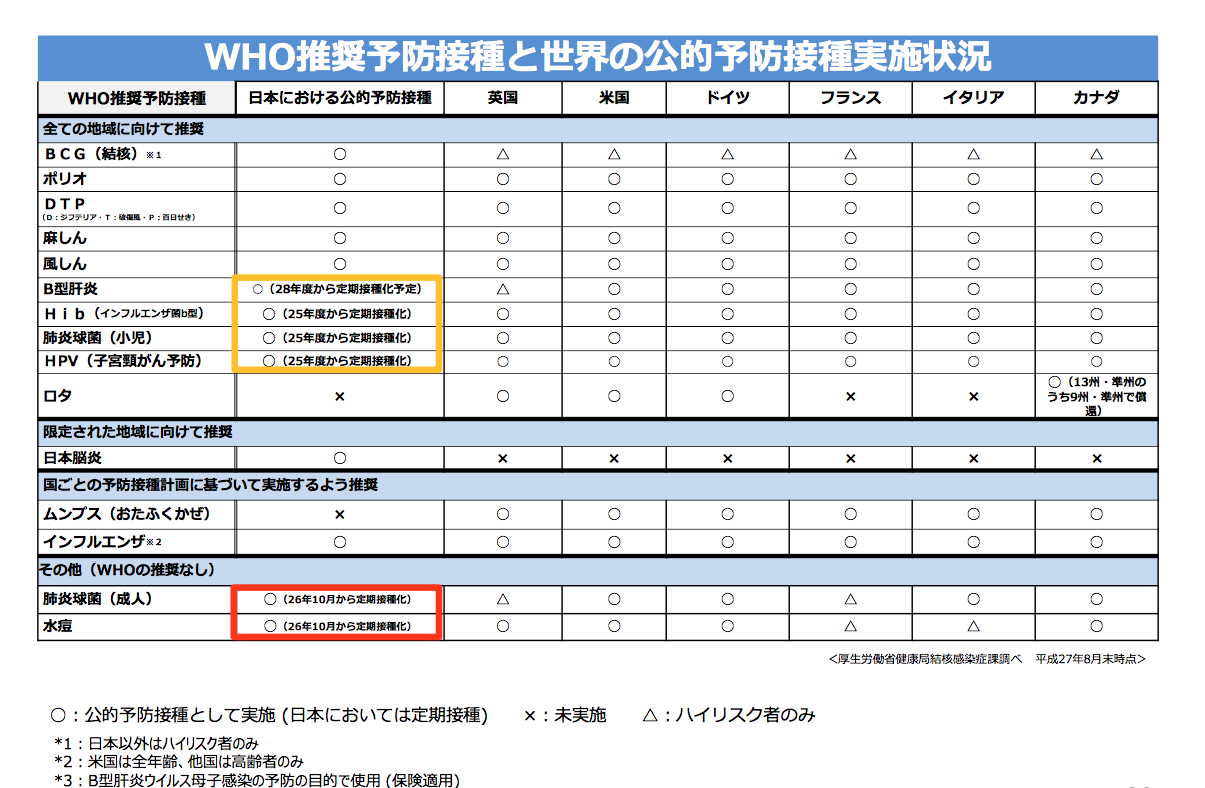
表7 WHO推奨予防接種と世界の公的予防接種実施状況
*出典11:厚生労働省 「予防接種基礎講座」p11
https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000129188.pdf
しかし、おたふくかぜや乳幼児の下痢を引き起こすロタウィルスに関しては多くの先進国で実施されているのにもかかわらず未だに定期接種化がされていません。
毎年流行を引き起こすインフルエンザウィルスに関しても米国では全年齢が対象であるのに対し、日本では高齢者のみに適用されています。
依然として課題が残る日本のワクチンギャップの解消のためには、ワクチンに関する技術課題の検討や健康被害のデータ解析とともに、わたしたち一人一人が感染症に対して正しい知識をもち、ワクチンの意義や重要性を理解することが大切です。
まとめ
ワクチン接種をすることで病気から自分自身を守ることができます。
一方で人体の免疫機能に直接作用することで予期できない副反応を起こす可能性はたとえ低くてもゼロではないことも事実です。
ワクチンによって改善される疾患の罹患率や健康寿命の延長といった有用性を理解し、ワクチン接種によるリスクと接種しないことのリスクを正しく比較する必要があります。
またワクチン接種をすることは接種した個人のみではなく、社会全体を感染症から守ることにつながります。
つまり、ワクチン接種をしないことで他の人に病気をうつしてしまう可能性があることもワクチン接種を受けない重大なリスクのひとつであることを知っておきましょう。
世界ではワクチンが行き届かずに失われている命があります。
ユニセフ(国際連合児童基金)や国内のNPO法人では募金を通じてワクチンを届け、現地に普及させる活動をしています。
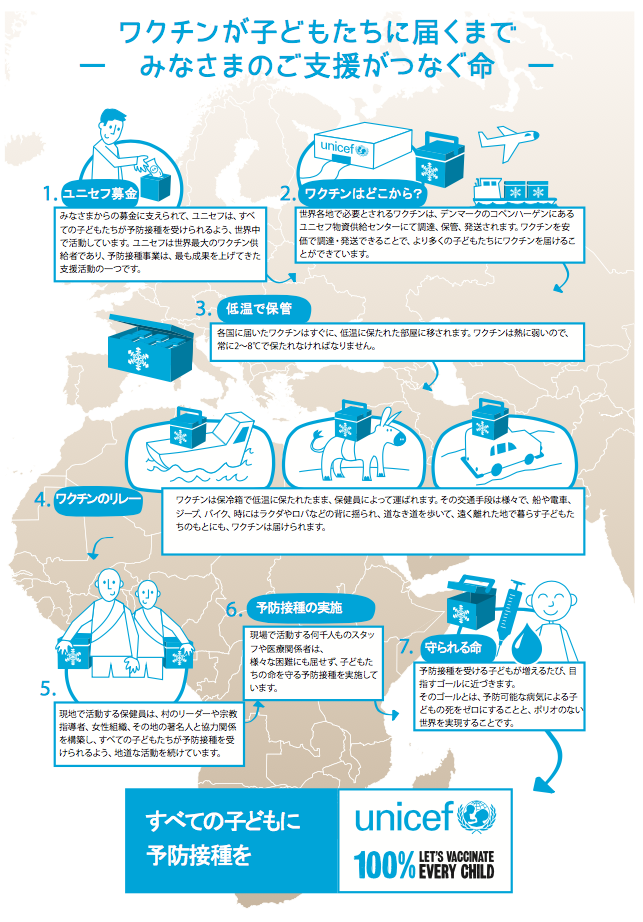
図13 ワクチンが子どもたちに届くまで
*出典14:ユニセフHP「ユニセフの主な活動分野 保健」(2019)
https://www.unicef.or.jp/about_unicef/about_act01_01.html
私たち一人一人ができることは、ワクチン接種の意義を理解すること、世界の国々のワクチン接種の現状に関心を持ち行動に移すことです。
行動とは、世界にワクチンを届けるために寄付することはもちろん、周りの人たちとこの問題について話し合うことかもしれません。
ぜひ、小さな一歩からでも始めていただけるよう、この問題に関心を持って下さい。
参照・引用を見る
- 日本小児科学会「予防接種の意義」(2018)
https://www.jpeds.or.jp/uploads/files/VIS_01yobouseseshu-igi.pdf
- 国立感染症研究所HP 「日本で接種可能なワクチンの種類」(2020)
https://www.niid.go.jp/niid/ja/vaccine-j/249-vaccine/589-atpcs003.html
- 日本小児科学会「定期接種と任意接種のワクチン」(2018)
http://www.jpeds.or.jp/uploads/files/VIS_02teikisesshu.ninisesshu.pdf
- 国立感染症研究所感染症情報センター「麻しん 2008年」
http://idsc.nih.go.jp/disease/measles/idwr0904/chumoku06.gif
- 厚生労働省「麻しん風しん対策推進会議資料」(2016)https://www.mhlw.go.jp/file/05-Shingikai-10901000-Kenkoukyoku-Soumuka/0000124217.pdf
- 厚生労働省HP 麻疹について
- ユニセフHP 「子どもの死亡に関するデータ」(2018)
https://www.unicef.or.jp/about_unicef/about_act/pdf/ChildMortarityReport2019_infograph.pdf
- ユニセフHP 「ユニセユ予防接種事業特設サイト」(2007)
https://www.unicef.or.jp/special/0701/
- 福岡市医師会「特集:我が国の予防接種行政を考える」(2014)
https://www.city.fukuoka.med.or.jp/jouhousitsu/report199.pdf
- 国立社会保障・人口問題研究所「海外社会保障研究 特集:予防接種の国際比較」(2015)
http://www.ipss.go.jp/syoushika/bunken/data/pdf/kai192.pdf
- 厚生労働省 「予防接種基礎講座」
https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000129188.pdf
- PHRMA(米国研究製薬工業協会) 「ワクチン接種の変遷」
- 日本小児科学会「予防接種の副反応と有害事象」(2018)
http://www.jpeds.or.jp/uploads/files/VIS_04hukuhannou.yuugaijisyou.pdf
- ユニセフHP「ユニセフの主な活動分野 保健」(2019)
https://www.unicef.or.jp/about_unicef/about_act01_01.html
- 国境なき医師団「ワクチン普及を阻む課題」(2013)
https://www.msf.or.jp/library/publication/pdf/frontline/frontline_20130721.pdf





